骨关节显微骨病(骨一)
骨关节显微骨病(骨一)
髋关节及显微修复科(骨一科)在全国著名专家赵德伟教授的直接领导下,针对各期骨坏死病变特点开展了基础与临床研究,原创性提出股骨头自体修复与再造的系列关键技术与术式。在保留坏死股骨头正常骨结构基础上,重建了股骨头血运,提供足够的力学支撑,恢复了股骨头外形。针对早期骨坏死,率先采用骨髓基质干细胞植入技术进行结构重建,并应用导航技术精确清除病灶,将增殖的骨髓基质干细胞植入骨缺损区,重建骨结构,治疗成功率大幅提高;对于中期骨坏死,原创性提出应用大转子骨瓣转移术重建坏死股骨头结构的术式,与传统术式比较,可灵活应用于骨坏死不同区域的重建,且有损伤小和简便易行等优点;首次采用带血运骨瓣联合钽金属棒植入治疗晚期骨坏死,创新性应用带血运骨移植来重建股骨头表面的骨缺损,利用钽金属棒良好的生物特性对骨瓣进一步支撑来恢复股骨头的轮廓及力学性能,减缓或避免了病变的进一步发展,解决了缺血和重建后股骨头因力学强度下降而易塌陷的难题。同时,骨一科拥有大量高难髋关节置换手术的经验,并独具特色,采用小切口结合导航技术,有切口小、出血少、损伤小、恢复快、关节假体位置安放准确、术后功能好、并发症少等特点。
专科特色
一、髓芯减压术是针对坏死体积大(>30%)且无症状的股骨头坏死,即使无症状,但坏死位于负重区的股骨头坏死,应该行髓芯减压术或非手术治疗手段联合应用;ARCOⅠ期有症状或坏死体积>15%者,ARCOⅡA期病例,采用髓芯减压术。我科术前应用数字减影技术评估股骨头内血运情况,发生静脉瘀滞采用髓芯减压,而动脉缺血则选择带血运骨移植,做到有针对性的治疗,提高手术成功率。
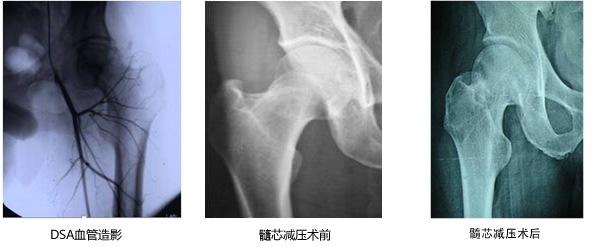
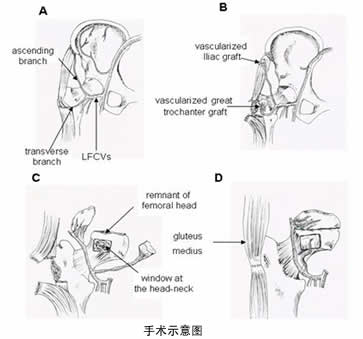
二、带血运骨瓣移植是治疗骨坏死的常用方法,其中应用旋股外侧血管横支、臀中肌支等系列方法在《现代骨科手术学》一书中被誉为“赵德伟法”,该方法主要是针对ARCO ⅡB、C期患者,在ARCO ⅢA、ⅢB期,亦可采用各种带血运自体骨移植术。在塌陷早期,也可以利用多孔钽金属的支撑及骨长入特点,应用带血运骨瓣联合多孔钽金属移植治疗该期病例。ARCO ⅢC、Ⅳ期的股骨头坏死病例中,如果症状轻、年龄小,可选择保留关节手术,可采用带血管自体骨骨移植(如带血管蒂大转子骨瓣联合髂骨移植等)对股骨头进行重建。
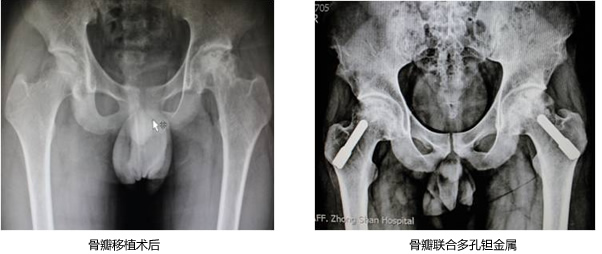
三、人工关节置换术
股骨头一旦塌陷较重(ARCO ⅢC期、Ⅳ期),出现关节功能严重丧失或疼痛较重,应选择人工关节置换术。一般认为,非骨水泥型或混合型假体的中、长期疗效优于骨水泥型假体。股骨头坏死的人工关节置换术有别于其他疾病的关节置换术,要注意一些相关问题:(1)患者长期应用皮质类固醇,或有基础病需继续治疗,感染率升高;(2)长期不负重、骨质疏松等原因易导致假体穿入髋臼、骨折;(3)曾行保留股骨头手术,会带来各种技术困难;(4)激素性骨坏死、酒精性骨坏死不仅仅是股骨头的病变,其周围即全身骨质也已受损。所以,激素性、酒精性骨坏死行人工关节置换术的长期效果,可能不如骨关节炎或创伤性骨坏死。
我科目前有三千余例关节置换经验,在控制关节感染及关节脱位等并发症方面均低于国际水平,采用入路是前外侧微创小切口,切口平均长度10cm,具有创伤小,出血少,功能恢复快的特点。针对患者病情采取单侧置换或双侧同时置换。
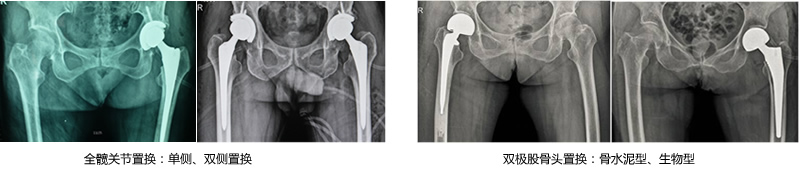
四、髋关节翻修术
用于人工髋关节初次置换术后因为感染、假体位置不良、关节不稳、磨损、假体松动、移位或断裂等并发症时,需要将原假体取出,经过/不经骨水泥旷置术后进行假体再置换;可有效控制感染,并有效解决因假体问题导致的关节疼痛、功能障碍和畸形等问题。翻修术是较初次手术更为复杂,手术难度更高的手术。我科在应用生物型和骨水泥型假体完成翻修手术方面积累了丰富的经验。
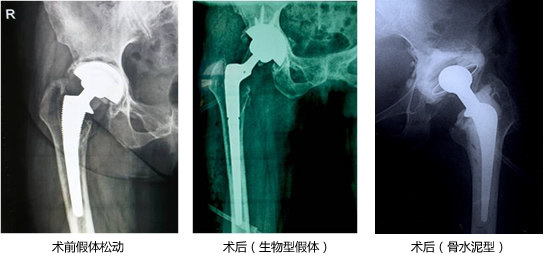
五、髋臼发育不良伴股骨头高度脱位
发育性髋关节发育不良和髋关节脱位在我国是髋关节最常见的病变之一,前者可以因为髋关节发育畸形较轻,无临床症状而在婴幼儿期被忽略,一般在中年后出现疼痛,早期时可行截骨治疗,后期严重时一般选择关节置换;而后者在幼儿期即发生步态异常,不易被家长忽略,但是由于各种原因治疗不及时、治疗效果不佳或未曾治疗而拖延至成年。出现脱位的病人髋关节非常不稳定,严重影响生活质量,关节置换可有效解决该问题,但手术难度大,必要时需行截骨等手段完成手术。我院已完成多次该类手术,具有丰富临床经验。

六、股骨颈骨折
传统的对于股骨头骨内动脉血管分布的研究方法是通过改良血管透明技术来实现的。研究方法有技术方法方面的缺陷:①破坏股骨头血管的完整性。为了对灌注过造影剂的股骨头进行清晰的X线摄影,首先需要对其进行彻底的脱钙,因此需要先对股骨头进行分割(切片)然后再进入脱钙环节,脱钙良好(彻底)后才便于进行清晰的X线摄影。②不论如何摆放或者重叠放置股骨头的切片,X线摄影获得的影像始终是二维影像,不便于三维观察、测量和呈现。③制作过程耗时,操作繁琐。
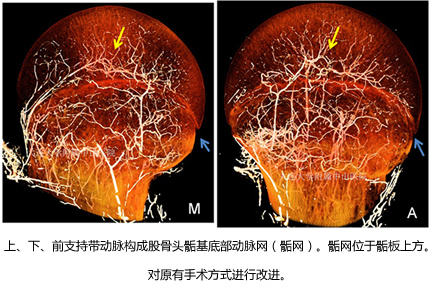
本课题组运用血管灌注、Micro-CT血管三维重建技术构建了一个直观的、可视的股骨头颈的动脉血管分布及三维构筑图,首次完整地呈现股骨头骨内正常动脉血运。显示了股骨头颈部关节血管网和囊外动脉环相互沟通,形成囊外、囊内、股骨头内动脉吻合。上支持带骺动脉、下支持带骺动脉、前支持带骺动脉和圆韧带动脉通过形成动脉网状吻合相互交通,这样的血管网状结构,对于及时正确的治疗股骨颈骨折有重要意义。网状的血管结构,让各组血管能相互沟通,若某组支持带动脉缺血可以通过代偿供血。血管的网状结构将四组供血动脉整合为一个整体动脉供血系统为整个股骨头供血,四组血管都具有重要意义。与经典文献中提到的四组血管对股骨头分区供血不同,这是本研究主要的创新之处。针对髋部骨折的内固定治疗,提出在手术治疗中对股骨头内网状供血系统损伤最小化的理念,在足够的力学固定强度前提下,尽可能减少股骨头内血供的损伤,预防创伤性股骨头坏死的发生。
股骨颈骨折存在问题:传统AO空芯钉内固定方法骨折不愈合及股骨头坏死发生几率很高,已成为全世界骨科医生的共识,但不知道问题所在及解决方法。
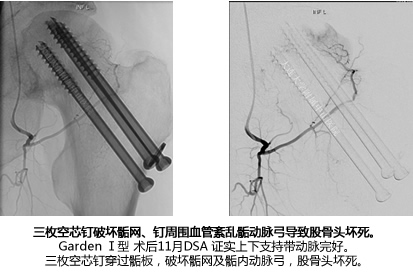
我们通过对股骨头内的血运研究发现了原因,找到了解决方法。提出全新的治疗方法。世界首次发现上、下、前支持带动脉构成股骨头骺基底部动脉网(骺网)。世界首次完整地呈现股骨头骨内正常动脉血运的三维模式。
- 典型病例
1、一枚空芯钉固定 女 32岁右股骨颈骨折
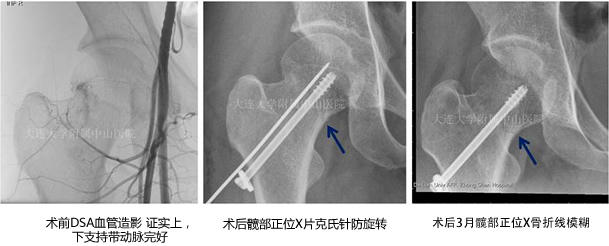
青壮年股骨颈骨折,空芯钉不过骺板内固定,不破坏骺网。避免早期负重12-24周,待骨痂形成,骨折线模糊后开始逐渐功能锻炼。
2、一枚钽钉固定 女 51岁 右股骨颈骨折
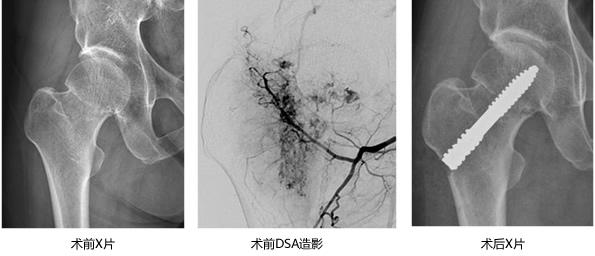
3、 一枚空芯钉固定+血管吻合 男22岁
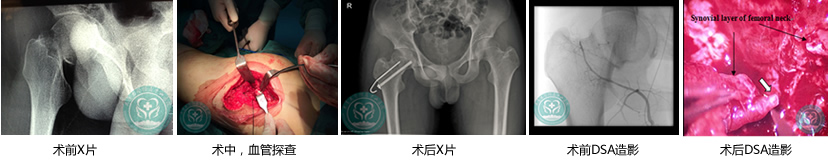
4、两枚空芯钉固定+骨瓣移植 男,35岁,右侧股骨颈骨折
七、股骨头缺血性坏死的治疗
含义:股骨头缺血性坏死(ONFH)是一种常见的骨科疾病,其特点是好发于青壮年,病理过程复杂,治疗困难,致残率高。大连大学附属中山医院骨一科为骨关节显微骨病科,主要从事髋关节疾病的诊断和治疗。在学科带头人赵德伟院长的带领下,对股骨头坏死的保髋治疗及股骨颈骨折血运的研究达到世界领先水平。发表骨坏死显微手术治疗相关SCI收录论文50篇,专著12部,中文核心期刊160篇。
由赵德伟教授牵头,分别在2012年和2016年先后制订了《成人股骨头坏死诊疗标准专家共识》和《成人股骨头坏死循证临床诊疗指南》,对股骨头坏死的治疗进行了规范。
治疗方案的选择原则:
股骨头坏死治疗方案的选择应综合考虑分型(ARCO分型)、分期、坏死体积、关节功能及患者年龄、职业及对保存关节治疗的依从性等因素。
ARCO 0期:如果一侧确诊,对侧应高度怀疑,宜行双侧MR检查,建议每3-6个月随访一次。
ARCO I期:病人有髋部症状,X线片正常,但核磁共振出现异常。
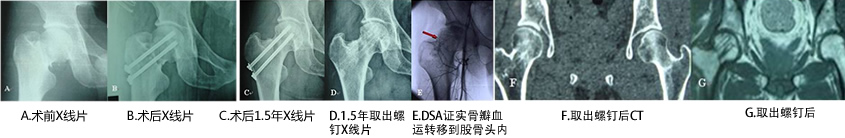
治疗:在给予药物治疗的同时,可以行股骨头坏死钻孔减压术或联合干细胞移植术。可分为细针钻孔减压术和粗通道髓芯减压术。其区别主要在于减压通道的直径,细针钻孔减压术的孔道直径为 3、3.5 或 4 mm,粗通道髓芯减压术为 6 mm 以上。
病例一:
对干细胞移植,我们采用在体外扩增回植技术,充分利用机化的血肿为基床,可使缺损局部干细胞数量提升114倍

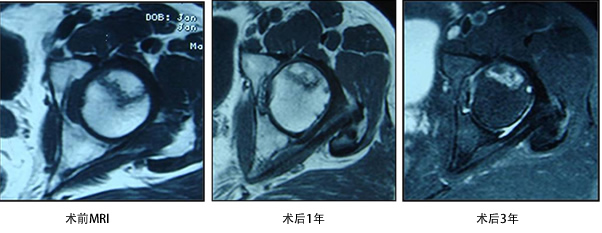
ARCO II期:病人有髋部症状,MRI出现异常,X线片显示股骨头出现透光和硬化改变。IIa、b治疗指南建议采用髓芯减压术,IIc期可采用带血运的骨移植术。为保证治疗效果,手术前后行血管造影,评估血管条件,提高手术成功率。

病例一:
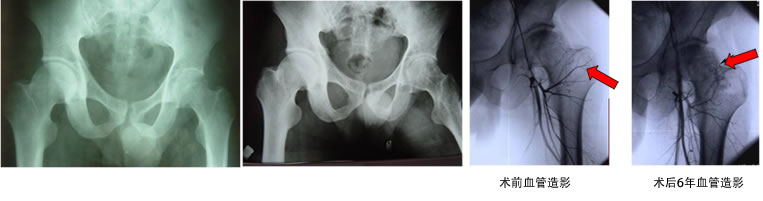
ARCO III期:X线片显示股骨头塌陷变扁,此期的治疗指南建议采用带血运骨瓣移植联合钽棒植入。
病例一:
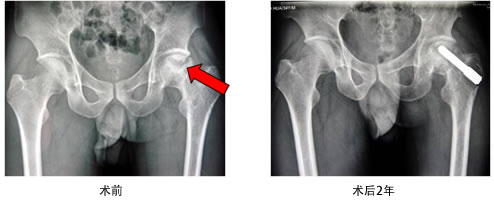
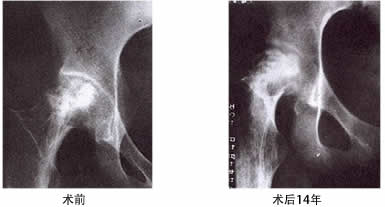
ARCO IV期:也就是所谓的晚期,股骨头塌陷、变形,出现关节炎改变。 对青壮年患者指南建议可行股骨头再造术,恢复股骨头形态,延长关节置换手术时间。
病例一:
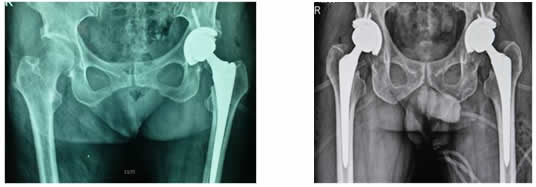
病例二:

对于ARCO IIc、III期、IV期有剧烈疼痛的老年患者(年龄≥55周岁)可选择人工全髋关节置换术。
八、3D打印钽金属髋臼盖治疗发育性髋关节发育不良
发育性髋关节发育不良(DDH)是髋关节外科的常见病,由于发育异常,髋臼发育延迟或停滞,导致髋臼与股骨头接触面积减少,继而受力面积减小,出现应力集中,最终形成骨关节炎。(图1)
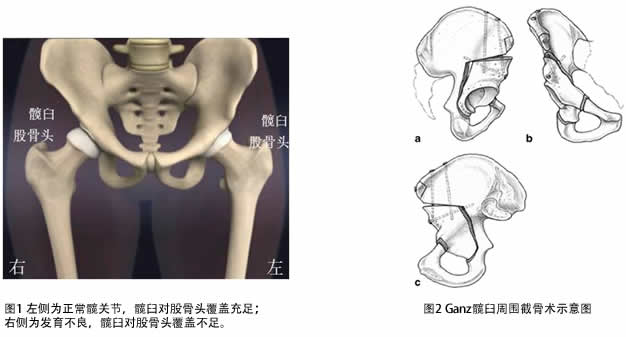
传统治疗治疗方法主要分为三大类。第一类为截骨术,包括Chiari骨盆内移截骨术、Staheli髋臼扩大手术、Ganz髋臼周围截骨术、髋臼旋转截骨术等,原理为通过旋转髋臼,增加髋臼对股骨头的覆盖。此类手术的共同特点是手术创伤大、风险高,髋臼旋转角度不易控制,术后需长时间卧床,易出现卧床并发症,卧床期间生活不能自理、生活质量低,手术难度高,学习曲线长。(图2)
第二类为取自体髂骨髋臼加盖术,原理为取自体髂骨置于髋臼顶,补充髋臼缺损部分,增加对股骨头的覆盖。此类手术的特点是取骨区术后易出现血肿、疼痛、感染等并发症,同时髂骨形态无法与股骨头较好的匹配,应力分布不均时易出现螺钉松动或髂骨被吸收,导致手术失败,术后早期需扶拐部分负重。(图3)

第三类手术为人工关节置换术,将已损坏的关节更换为人工假体关节。此类手术适用于60岁以上伴有严重骨性关节炎的患者,年轻患者如行关节置换将面临二次翻修的问题。(图4)
那么,对于年轻的DDH患者,能否有一种简单有效、对患者创伤小、恢复快、费用低的治疗方案呢?我院髋关节外科赵德伟院长带领的团队设计了3D打印钽金属髋臼盖,针对每个DDH患者进行量身定做,无需截骨、无需取自体骨,手术方法简单、安全有效。
3D打印钽金属髋臼盖设计理念及方法
原理:利用计算机模拟与3D打印技术制作的多孔钽金属髋臼盖模块可以精准的填补髋臼缺损部分,最大程度的增加髋臼对股骨头的包容,有效地增加两者之间的接触面积。从而延缓或终止髋关节骨性关节炎的进展。
具体步骤:
1、计算机软件精准处理得到需要填补的髋臼盖模型;
2、对其进行多孔化及优化处理;
3、有限元分析,确保修复后髋关节的应力分布均匀;
4、将设计的髋臼盖三维模型以钛金属为原料快速成型打印出多孔钛金属模块;
5、体外模拟手术,确认模型的匹配度及准确性;
6、行喷砂、高温处理、钽金属喷涂、超声波清洗、环氧乙烷消毒;
7、应用于临床。
优点:
1、计算机精准设计,使填补的髋臼盖与股骨头的匹配度达到最佳,甚至优于髋臼旋转截骨的匹配度;
2、多孔结构设计及钽金属涂层有利于骨长入到填补的模块中,使其远期也能够具有较好的稳定性;多孔结构也有利于臀中肌长入,有利于臀中肌力量早期恢复。
3、手术操作简单,无需截骨、取髂骨,减少对患者的损伤,术后可以早期下床活动,避免卧床并发症。
典型病例一:
1、病例资料:33岁女性,主诉:右髋关节疼痛伴活动受限半年。查体:右侧腹股沟中点下2cm处压痛阳性,右髋关节活动度:屈曲90°;外旋20°;内旋0°。4字试验阳性,内旋挤压试验阳性。诊断:右侧发育性髋关节发育不良
2、术前X线提示右侧发育性髋关节发育不良,如下图。

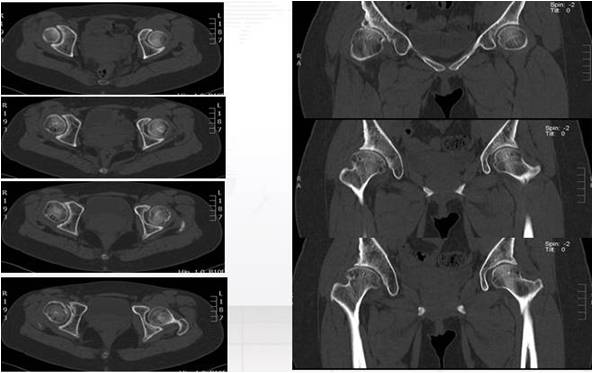
3、术前CT可见左侧髋臼对股骨头覆盖不足,以前外侧为主,髋臼侧可见囊性改变,关节间隙略变窄,如下图。
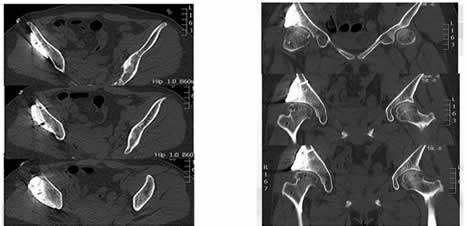
4、应用计算机软件设计、个体化3D打印的钽金属髋臼盖,如下图。

5、术后CT可见髋臼缺损部被钽金属髋臼盖填充,填充的髋臼盖与自身骨质非常匹配,无缝隙,同时股骨头被充分覆盖。患者术后2天便可下床活动,髋关节疼痛消失。
典型病例二:
1、病例资料:45岁女性,主诉:双髋关节疼痛伴活动受限4年,加重1个月。查体:双侧腹股沟中点下1.5cm处压痛阳性,双髋关节活动度:屈曲70°;外旋10°;内旋0°。4字试验阳性,内旋挤压试验阳性。诊断:双侧发育性髋关节发育不良。
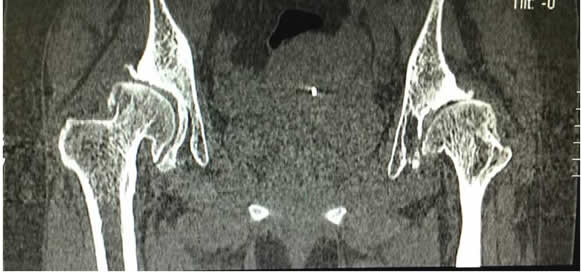
2、术前CT可见双侧髋臼对股骨头的覆盖不足,关节间隙变窄,出现骨性关节炎,如下图。
3、术后CT见髋臼缺损部分被3D打印钽金属髋臼盖覆盖,髋臼盖与髋臼、股骨头匹配度极佳。术后早期便可下床活动,疼痛消失。


