医院新闻
重症急性胰腺炎继发盲肠瘘危及生命,微创手术化险为夷
- 文:急诊(急腹症)外科 秦浩
- 摄影:急诊(急腹症)外科
- 日期:2023-02-23
患者李某,男,45岁,因左上腹疼痛21天,加重1天从急诊收入院。患者入院时呈严重感染中毒状态,腹部CT显示胰腺炎,腹膜后上至十二指肠水平部、下达骶前直肠周围、两侧至腰大肌旁广泛脓肿。初步诊断为重症急性胰腺炎伴腹膜后广泛脓肿。腹膜后这么严重广泛的感染过去很少见,病人病情危重,命悬一线。
急诊外科病房主任李占武第一时间组织科内讨论。是传统开大刀还是微创手术?倘若从腹部前方开腹手术影响较大,可能会导致感染扩散整个腹腔,更加危及生命。与家属有效沟通后,遵从外科损伤控制理论,决定先用微创穿刺引流控制炎症。超声引导下腹膜后脓肿穿刺置管引流术,每日引出大量血性脓液。第5天引流出粪汤样液体,考虑严重感染腐蚀肠道,存在合并消化道瘘,这为后续治疗增加了很大的难度。
病人感染刚刚稳定,后续病人又出现引流管引出暗红色血性液和便血,考虑瘘口有出血情况,决定实施微创彻底清创引流,但手术确实存在很大风险。主要是腹膜后血管众多,这么严重的感染,且时间较久,也有可能感染腐蚀到腹膜后大的血管,稍有不慎就可能发生难以控制的大出血。于是决定采用小切口从右侧后腹膜入路,利用长柄卵圆钳圆头较钝不易损伤周围血管的优势,沿着腹膜后进入各个脓腔内进行钝性分离,清除并吸出约2000mL坏死组织、脓血性液。盲肠后壁小瘘口内置入蕈伞状橡胶引流管引出体外,彻底止血冲洗脓腔后于腹膜后留置多根双腔引流管备术后灌洗引流,整个手术操作未进入大腹腔,避免了感染扩散的风险。
整个治疗过程得到了病人及家属的充分信任,术后经过抗感染,持续负压引流、输血止血及营养支持治疗,患者终于转危为安。瘘口逐渐愈合后依次拔管后出院,腹壁逐渐痊愈。三个月复查腹部CT示腹膜后感染全部消失。
重症急性胰腺炎起病凶险,发展迅速,病死率高达20%~30%。早期可出现急性全身炎症反应综合征,可累及损害多个脏器,随病情进展后期可合并胰周组织坏死感染,可继发腹腔、腹膜后出血及消化道瘘等严重并发症,死亡率更高。目前可以通过采用保守治疗、区域动脉灌注药物治疗、继发腹膜后及腹腔感染经皮穿刺置管引流、腹腔镜下坏死组织清除术、配合血滤治疗等升降梯的个体化综合治疗模式,目前我科重症急性胰腺炎病死率已低于5%。急诊外科主任李占武提示,暴饮暴食或酗酒后,尤其既往有胆结石、高脂血症,出现上腹持续性疼痛,向背部放射,恶心呕吐,腹痛不缓解,应当及时来医院就诊,以免延误治疗。

入院腹部CT检查:胰腺肿大,腹膜后广泛感染坏死组织及脓液。

体表可见留置引流管
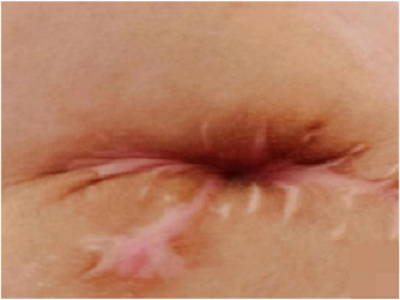
盲肠瘘完全愈合

复查腹部CT提示原腹膜后感染坏死组织及脓液消失

